Insulin, ein lebenswichtiges Hormon
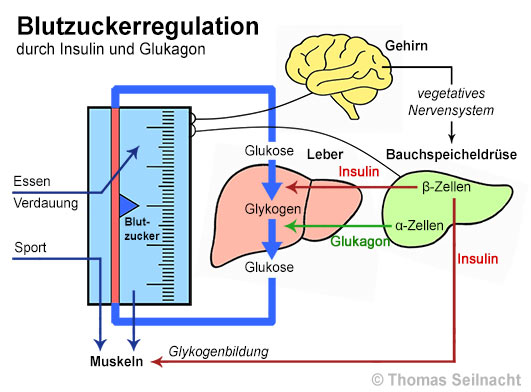
Damit die Körperzellen ständig mit Energie versorgt werden, muss die Konzentration von Glukose im Blut möglichst gleichbleiben. Dieses Gleichgewicht wird durch einen Regelkreis aus mehreren Organen gesteuert, in dem vor allem die Bauchspeicheldrüse, die Leber und das Gehirn eine zentrale Rolle spielen.
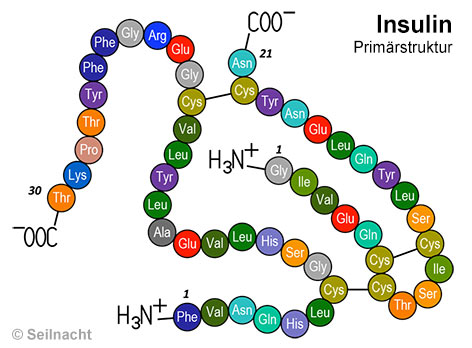
Die Bauchspeicheldrüse ist die zentrale Regeleinheit für den Blutzuckerkreislauf. In den Langerhans-Inseln befinden sich zwei Typen von Zellen: Die β-Zellen produzieren das Protein und als Hormon wirkende Insulin. Es wird ausgeschüttet, wenn der Blutzuckerspiegel ansteigt, zum Beispiel nach dem Essen. Die α-Zellen stellen das Hormon Glukagon her. Es wird freigesetzt, wenn der Blutzuckerspiegel zu stark absinkt, zum Beispiel beim Sport oder auch beim Fasten. Beide Hormone wirken gegensätzlich und halten gemeinsam den Blutzuckerwert im Gleichgewicht.
Nach einer Mahlzeit gelangt Glukose aus der Nahrung in das Blut. Die β-Zellen der Bauchspeicheldrüse registrieren den Anstieg und geben Insulin ab. Dieses Hormon gelangt über das Blut zu den Zielorganen: In den Muskelzellen öffnet das Insulin Transportkanäle, durch die Glukose in die Zellen aufgenommen werden kann. Dort wird sie zur Energiegewinnung genutzt oder in Form von Glykogen gespeichert. In der Leber regt Insulin ebenfalls die Glykogenbildung an. Überschüssige Glukose wird so gespeichert und kann bei Bedarf wieder freigesetzt werden. In den Fettzellen fördert Insulin den Aufbau von Fettspeichern und hemmt den Abbau von Fett. Durch diese Wirkungen sinkt der Blutzuckerspiegel schon relativ bald nach einer Mahlzeit wieder auf den Normalwert.
Wenn der Blutzuckerspiegel längere Zeit zu niedrig ist – etwa beim Fasten oder bei körperlicher Belastung – reagieren die α-Zellen der Bauchspeicheldrüse. Sie schütten Glukagon aus, das den Blutzuckerspiegel wieder erhöht. In der Leber aktiviert Glukagon Enzyme, die gespeichertes Glykogen zu Glukose abbauen, das dann in das Blut gelangt. Der Blutzuckerspiegel steigt wieder, so dass die Organe mit ausreichend Energie versorgt werden. Zusätzlich kann die Leber auch neue Glukose aus Aminosäuren herstellen. Die Bauchspeicheldrüse besitzt eigene „Messfühler“ für den Blutzucker, sie arbeitet weitgehend autonom.
Das Gehirn benötigt die Glukose als unverzichtbare Energiequelle. Es kann weder Fette noch Eiweiße in ausreichendem Maß zur Energiegewinnung verwerten. Sinkt der Blutzuckerspiegel zu stark ab, wird das Gehirn nicht mehr ausreichend mit Energie versorgt, was zu Schwindel, Konzentrationsverlust oder schlimmstenfalls Bewusstlosigkeit führen kann. Dann schaltet sich das Gehirn ein und sorgt über das vegetative Nervensystem für eine Ausschüttung von Glukagon und dem Stresshormon Adrenalin, so dass der Blutzucker auch in Hungerphasen oder bei Belastung nie zu tief fällt.
Diabetes mellitus – Störungen der Insulinwirkung
Eine Störung der Insulinproduktion oder der Insulinwirkung führt zur Stoffwechselkrankheit Diabetes mellitus, die umgangssprachlich auch „Zuckerkrankheit“ genannt wird. Dabei kann der Körper den Blutzuckerspiegel nicht mehr richtig regulieren, so dass zu viel Glukose im Blut bleibt. Es werden zwei Hauptformen unterschieden:
Beim Typ-1-Diabetes zerstört das eigene Immunsystem die β-Zellen der Bauchspeicheldrüse. Dadurch wird kein Insulin mehr gebildet. Die Erkrankung beginnt meist im Kindes- oder Jugendalter und gehört zu den Autoimmunerkrankungen. Betroffene müssen lebenslang Insulin spritzen, um den Blutzucker zu regulieren. Ohne Insulin kann die Glukose nicht in die Zellen aufgenommen werden – der Blutzucker steigt stark an, während den Zellen Energie fehlt.
Der Typ-2-Diabetes tritt meist im Erwachsenenalter auf und wird durch eine verminderte Empfindlichkeit der Körperzellen gegenüber Insulin verursacht. Die Bauchspeicheldrüse produziert zwar anfangs noch Insulin, doch es wirkt nicht mehr ausreichend – man spricht von einer Insulinresistenz. Typ-2-Diabetes hängt oft mit Übergewicht, Bewegungsmangel und ungesunder Ernährung zusammen. Im frühen Stadium kann er durch Gewichtsabnahme, viel Bewegung und ausgewogene Ernährung verbessert oder sogar rückgängig gemacht werden. In fortgeschrittenen Fällen ist die Zufuhr von Insulin notwendig. Heute kann das dafür notwendige Insulin durch Gentechnik hergestellt werden.
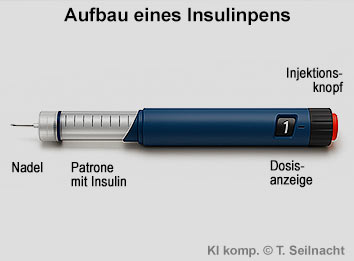
Bleibt der Blutzucker über längere Zeit erhöht, kommt es zu Schädigungen der Blutgefäße, der Nerven und der Organe. Mögliche Spätfolgen sind Nieren-, Augen-, Herz- und Gefäßerkrankungen. Eine gute Einstellung des Blutzuckers durch Ernährung, Bewegung und gegebenenfalls Insulintherapie ist daher entscheidend, um diese Folgen zu verhindern. Verwendet werden heute meistens Insulinpens mit einer Insulinpatrone. Der Pen ist einfach zu handhaben, die Dosis kann halbautomatisch gewählt werden. Gespritzt wird in einem Winkel von mindestens 45° zwei bis drei Zentimeter neben dem Bauchnabel, da dort das Insulin besonders schnell aufgenommen wird.